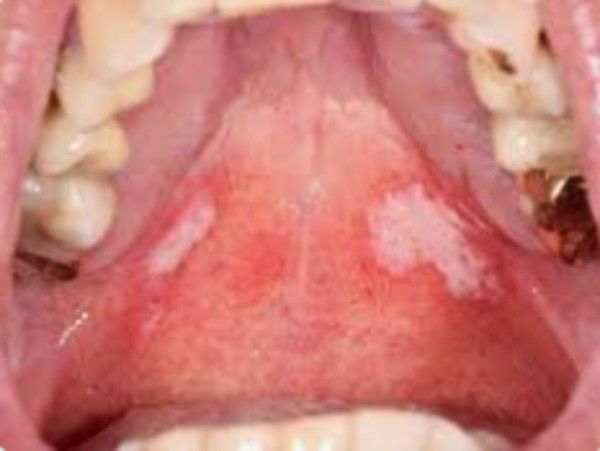
A pericoronarite é uma doença bucal que, na maioria das vezes, é aguda e com desenvolvimento rápido, sendo bastante comum que ocorra nos terceiros molares, conhecidos popularmente como sisos.
Quando não tratada da maneira adequada, pode se espalhar e causar complicações potencialmente graves.
Você já ouviu falar em pericoronarite? Neste artigo, vamos abordar informações importantes sobre essa inflamação: o que é, sintomas, causas, tratamento e como preveni-la. Continue a leitura!
Afinal, o que é pericoronarite?
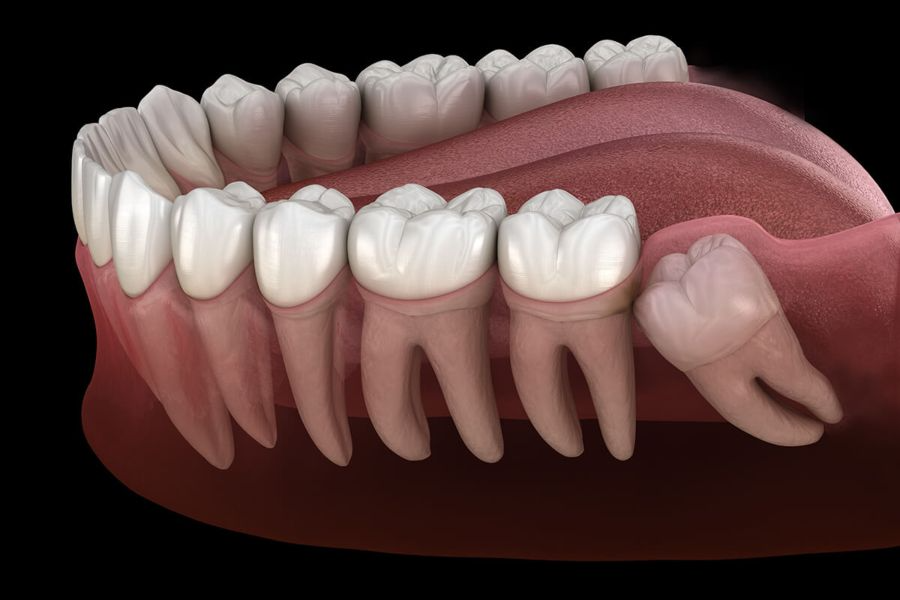
Pericoronarite é uma infecção bacteriana que atinge a membrana de tecido que fica sobre a coroa do dente, quando ele não está totalmente erupcionado; ou seja, não rompeu completamente a gengiva.
O que acontece, então, é que apenas a parte da coroa do dente fica exposta, e o restante abaixo da linha gengival. Como um pedaço do dente ainda está escondido, é difícil, por exemplo, realizar a escovação correta e, assim, bactérias podem se proliferar, gerando a infecção.
Entre os principais sintomas de quadros mais leves da condição estão o inchaço facial ou gengival, dor local, halitose, dificuldade de engolir alimentos, febre baixa e o trismo, que é a dificuldade de movimentar a mandíbula para abrir a boca.
Já em casos mais graves, é possível que haja febre alta, inchaço intenso, formação de abscesso e a necessidade de internação do paciente para o tratamento da doença.
Veja também: Queixo pequeno: o que fazer?
O que aumenta o risco de ter?

Disfunção Temporomandibular e Dor Orofacial (DTM)
O principal fator de risco para pericoronarite é a má higiene da região, especialmente pela falta de acesso pleno ao dente, já que a gengiva está recobrindo parte da coroa.
Além disso, a posição do dente na arcada também pode ser uma causa da inflamação, pois dentes muito próximos da bochecha ou voltados para língua/céu da boca podem atrapalhar o acesso da escova e também o uso adequado do fio dental.
Vale destacar, também, que a baixa imunidade também aumenta o risco da condição, provocando um desequilíbrio entre as bactérias e as defesas do organismo.
Entre outros fatores que aumentam o risco de desenvolvimento da doença estão os traumas nos tecidos moles que cobrem a coroa do dente, que podem ocorrer devido a fricção ou pressão repetitiva causada pela mastigação, e escovação agressiva, que facilita a entrada de bactérias na região afetada.
Pericoronarite e dente siso: qual a relação?

Embora a patologia não atinja um dente específico, a pericoronarite é mais comum nos dentes sisos inferiores, já que o espaço entre a coroa desses dentes e a gengiva é muito propício para o acúmulo de resíduos.
Dessa maneira, os restos de alimentos nesses espaços são difíceis de serem removidos com a escovação, e a probabilidade de acontecer a proliferação de bactérias acaba sendo significativamente maior.
Além disso, outro motivo que faz com que os sisos sejam mais atingidos que outros dentes é o fato de se tratar de dentes que nem sempre conseguem se acomodar na arcada dentária, devido à falta de espaço.
Outro motivo que faz com que os sisos sejam os mais prováveis de sofrerem com a pericoronarite é o seu lento crescimento, se comparado a outros dentes, de modo que o capuz pericoronal permanece por mais tempo sobre ele, mantendo um espaço que permite a entrada de bactérias e restos de alimentos.
Pericoronarite: como prevenir e tratar?
A prevenção da pericoronarite envolve algumas medidas que reduzem de maneira significativa o risco deste tipo de inflamação, como:
- Manter uma boa higiene bucal, escovando os dentes após as principais refeições, com escova de cerdas macias, e utilizar fio dental diariamente.
- Consultar regularmente o dentista para exames de rotinas, identificação de eventuais problemas com antecedência e avaliação da necessidade de remoção dos dentes sisos.
- Evitar alimentos de difícil remoção, como os pegajosos e que podem aumentar o risco de acúmulo de bactérias.
Já em relação ao tratamento, o primeiro passo é o diagnóstico preciso pelo dentista. Para isso, serão considerados os sintomas, características de cada paciente e, muitas vezes, podem ser solicitados exames de imagem.
Casos mais leves são tratados geralmente com medicação para alívio da dor, antibióticos e antissépticos bucais e irrigação com clorexidina, enquanto os mais graves, depois do tratamento da infecção, podem necessitar de procedimento cirúrgico, como a gengivectomia.
Em se tratando especificamente dos sisos, pode ser recomendado a extração e, nos demais dentes, pode ser indicada a remoção do tecido pericoronal.
Lembre-se que somente o dentista pode fazer uma avaliação completa e estabelecer o melhor plano de tratamento de acordo com cada caso. Por isso, se você desconfia que está com pericoronarite ou que pode vir a desenvolver, deve marcar uma consulta o mais rápido possível.
——————————-
Na Crie Odontologia você encontra uma equipe multidisciplinar e especializada para cuidar da sua saúde bucal, sempre com segurança, modernidade e a melhor infraestrutura. Agenda uma avaliação conosco através do link abaixo: